اسکولیوز کودکان: راهنمای کامل والدین برای تشخیص و درمان
مقدمه
اسکولیوز کودکان معمولا یکی از نگرانی ها و معضلات برای والدین می باشد به ظور کلی می توان گفت اسکولیوز یکی از شایعترین ناهنجاریهای ستون فقرات در کودکان و نوجوانان است که اغلب بدون علامت آغاز میشود و در صورت عدم تشخیص بهموقع، میتواند تأثیرات قابل توجهی بر رشد فیزیکی و روانی کودک داشته باشد. با افزایش آگاهی والدین و استفاده از منابع علمی و معتبر، میتوان این عارضه را بهدرستی مدیریت کرد. این مقاله با پاسخ به ۱۰ سؤال پرتکرار والدین، به عنوان یک راهنمای تخصصی و جامع برای درک بهتر اسکولیوز کودکان تهیه شده است.
علائم اسکولیوز
انحنای غیرطبیعی ستون فقرات
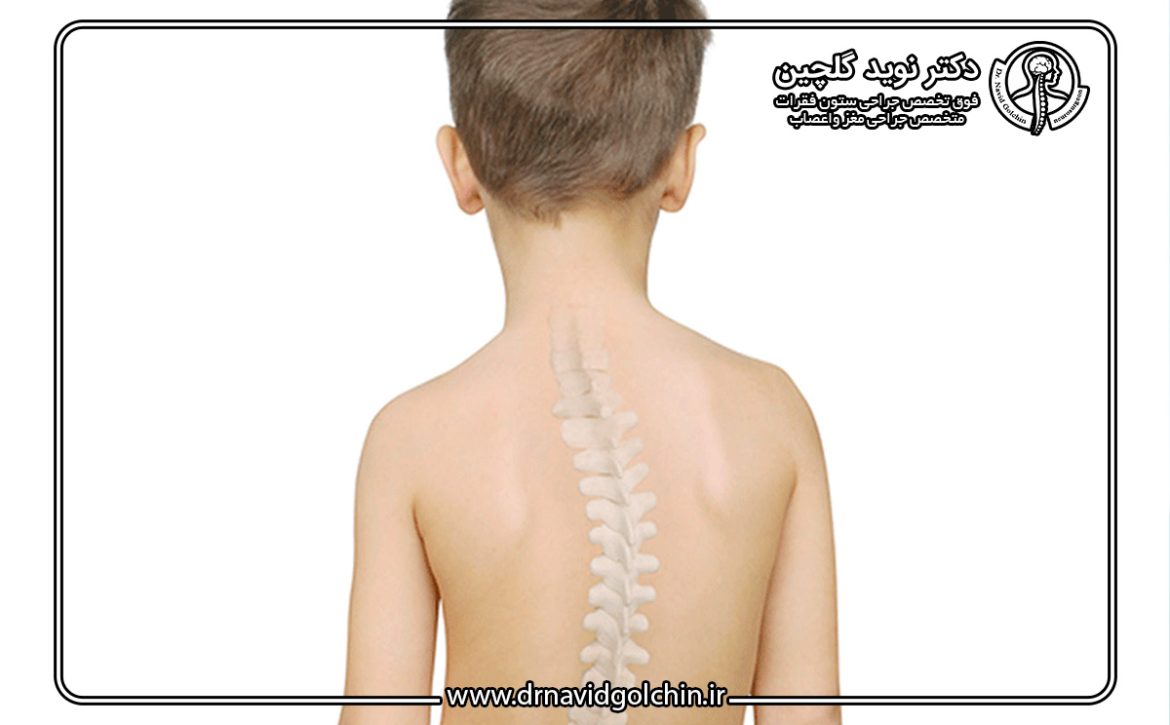
اسکولیوز بهعنوان یکی از شایعترین ناهنجاریهای ساختاری ستون فقرات در کودکان و نوجوانان شناخته میشود. در این اختلال، ستون فقرات بهجای اینکه بهصورت صاف در امتداد محور عمودی بدن قرار گیرد، بهطور جانبی (lateral) منحرف میشود. این انحراف ممکن است به شکل حرف C یا S باشد و میتواند در نواحی مختلفی از ستون فقرات رخ دهد: قفسه سینه (توراسیک)، کمر (لومبار) یا هر دو.
برخلاف انحنای طبیعی ستون فقرات که در جهت جلو و عقب وجود دارد (کیفوز و لوردوز)، اسکولیوز یک انحراف جانبی و گاهی پیچشی است که میتواند ظاهر بدن و نحوه راهرفتن کودک را تحت تأثیر قرار دهد. شدت انحراف با زاویهای بهنام زاویه کب (Cobb angle) اندازهگیری میشود؛ انحراف کمتر از ۱۰ درجه معمولاً فیزیولوژیک و بالاتر از آن نیازمند بررسی است.
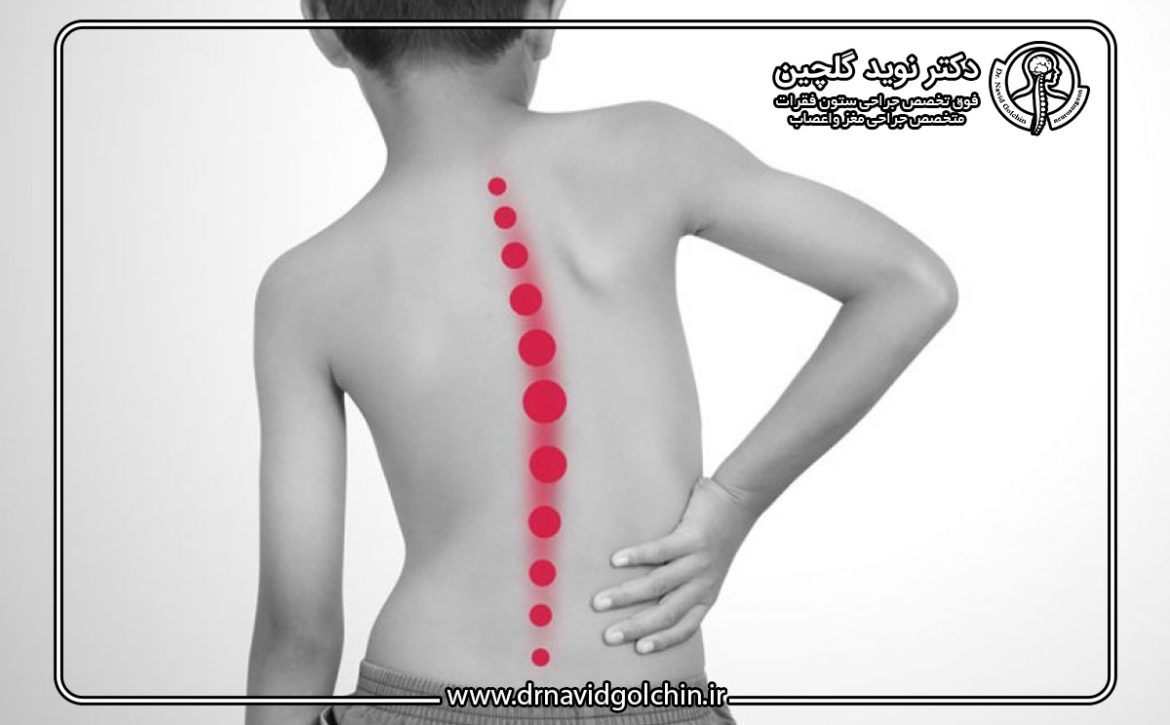
نشانههای قابل مشاهده برای والدین
بسیاری از والدین اولین نشانههای اسکولیوز را هنگام تعویض لباس یا حمام بردن کودک مشاهده میکنند. علائم ظاهری رایج عبارتاند از:
- نامتقارن بودن شانهها یا لگن
- برآمدگی یکطرفه دندهها یا تیغه کتف
- خم شدن بدن به یک سمت هنگام ایستادن یا راه رفتن
- تفاوت در طول پاها یا فرم کفشها پس از استفاده
جالب است بدانید که در مراحل اولیه، اسکولیوز معمولاً بدون درد یا محدودیت عملکردی است، که همین موضوع میتواند تشخیص زودهنگام را دشوارتر کند. به همین دلیل، دقت والدین در شناسایی تغییرات ظاهری حتی جزئی اهمیت زیادی دارد و میتواند از پیشرفت بیصدا و نامحسوس این عارضه جلوگیری کند.
تشخیص اسکولیوز
معاینات اولیه توسط والدین
تست سادهی “خم شدن به جلو” یکی از ابزارهای غربالگری است. در این حالت، کودک به جلو خم میشود و والدین یا پزشک به دنبال نامتقارن بودن دندهها یا برآمدگی یکطرفه میگردند.
روشهای تخصصی تشخیص
- اشعه ایکس (X-ray): استاندارد طلایی در تشخیص و اندازهگیری زاویه قوس زاویه Cobb
- اسکن سهبعدی بدن: بهویژه برای طراحی بریسهای سفارشی
- معاینه عصبی: برای بررسی احتمال مشکلات زمینهای در نخاع یا سیستم عصبی
مراکز معتبر مانند Cleveland Clinic و Scoliosis Research Society توصیه میکنند هر کودک مشکوک به اسکولیوز تحت بررسی تخصصی قرار گیرد.
عوامل بروز اسکولیوز
شناخت علل بروز اسکولیوز در کودکان، به والدین کمک میکند تا با دیدی پیشگیرانه و دقیقتر، رشد اسکلتی فرزندان خود را زیر نظر داشته باشند. اگرچه برخی از انواع اسکولیوز علل شناختهشدهای دارند، شایعترین نوع آن هنوز از نظر پزشکی «ایدیوپاتیک» یا بدون علت مشخص طبقهبندی میشود.
ژنتیک و سابقه خانوادگی
اسکولیوز ایدیوپاتیک نوجوانان (AIS)، که معمولاً بین ۱۰ تا ۱۸ سالگی بروز میکند، بیش از ۸۰٪ موارد اسکولیوز را تشکیل میدهد. تحقیقات منتشرشده در PubMed نشان دادهاند که سابقه خانوادگی اسکولیوز یک عامل خطر جدی است. احتمال بروز در دختران بیش از پسران است و اگر یکی از والدین یا خواهر و برادرها مبتلا باشند، خطر افزایش مییابد.
عوامل مادرزادی و رشدی
برخی کودکان با ناهنجاریهای ساختاری در مهرهها متولد میشوند که منجر به اسکولیوز مادرزادی میشود. مهمترین عوامل عبارتاند از:
- رشد ناقص یا جوشخورده مهرهها در رحم
- بیماریهای عصبی-عضلانی مانند فلج مغزی یا دیستروفی عضلانی
- اختلال در رشد متقارن استخوانها در دوران نوزادی و کودکی
این نوع اسکولیوز معمولاً سریعتر پیشرفت میکند و نیازمند مداخله زودهنگامتر است.
وضعیت بد نشستن: عامل یا محرک؟
اگرچه وضعیت نادرست نشستن، حمل کیف سنگین یا عادات بد حرکتی بهتنهایی عامل ایجاد اسکولیوز نیستند، اما میتوانند در کودکانی که استعداد ژنتیکی یا قوسهای خفیف دارند، موجب تشدید انحراف شوند. همچنین این موارد میتوانند تشخیص زودهنگام را به تأخیر بیندازند، چراکه والدین ممکن است تغییرات ظاهری را به نحوه نشستن نسبت دهند و آن را جدی نگیرند.
بنابراین، آگاهی از عوامل زمینهساز اسکولیوز برای غربالگری مؤثر ضروری است.
آیا اسکولیوز دردناک است؟
اسکولیوز بدون درد
در بیشتر موارد، بهویژه در نوع ایدیوپاتیک نوجوانان (Adolescent Idiopathic Scoliosis)، اسکولیوز بدون درد است. این نوع اسکولیوز که شایعترین فرم در دوران رشد سریع نوجوانی محسوب میشود، معمولاً بهطور تصادفی و در معاینات مدرسه یا ویزیتهای پزشکی دورهای کشف میشود. به دلیل ماهیت تدریجی و بیعلامت آن، بسیاری از کودکان هیچ شکایتی از درد یا ناراحتی ندارند و این موضوع ممکن است باعث تأخیر در تشخیص شود.
شرایطی که درد ایجاد میکند
هرچند اسکولیوز خفیف اغلب بدون علامت است، در موارد خاص، بهویژه در قوسهای شدیدتر از ۴۰ درجه یا در حضور عوارض همراه، میتواند درد ایجاد شود. عوامل اصلی شامل:
- فشار غیرطبیعی روی عضلات اطراف ستون فقرات
- تحتفشار قرار گرفتن ریشههای عصبی
- محدودیت حرکات قفسه سینه و اختلال عملکرد تنفسی
بر اساس دادههای منتشرشده در Mayo Clinic، درد در کودکان مبتلا به اسکولیوز نادر است، اما در موارد شدید، یا در کودکانی با مشکلات زمینهای مانند ناهنجاریهای عصبی، درد ممکن است علامت اولیه یا ثانویه باشد. در این شرایط، بررسی جامعتری برای رد سایر بیماریهای همراه ضروری است.
زمان مراجعه به پزشک
علائم هشداردهنده
تشخیص زودهنگام اسکولیوز میتواند تفاوت بزرگی در روند درمان ایجاد کند. والدین باید نسبت به علائمی که ممکن است نشانهی شروع یا پیشرفت انحنای ستون فقرات باشد، هوشیار باشند. مهمترین علائم هشداردهنده عبارتاند از:
- عدم تقارن در شانهها، لگن یا تیغههای شانه
- کج ایستادن یا تمایل بدن به یک سمت
- برآمدگی یکطرفه دندهها هنگام خم شدن به جلو
- شکایت کودک از درد مزمن در کمر، پشت یا پاها
- کاهش تمایل به فعالیتهای بدنی یا احساس خستگی مفرط پس از حرکات ساده
این نشانهها ممکن است ظریف باشند، اما در صورت تکرار یا تشدید، بررسی تخصصی کاملاً ضروری است.
سن مناسب برای غربالگری
دوران رشد سریع، بهویژه بین ۱۰ تا ۱۵ سالگی، بحرانیترین زمان برای بروز و پیشرفت اسکولیوز است. به همین دلیل، اکثر مراکز معتبر مانند Scoliosis Research Society (SRS) توصیه میکنند که در این بازه سنی، غربالگری سالانه توسط پزشک یا فیزیوتراپیست متخصص انجام شود. در مواردی که سابقه خانوادگی وجود دارد، حتی معاینات زودتر و منظمتری پیشنهاد میشود.
آیا اسکولیوز قابل درمان است؟
درمان بسته به شدت قوس
- قوسهای کمتر از ۲۰ درجه معمولاً فقط تحت نظارت قرار میگیرند.
- قوسهای بین ۲۰ تا ۴۰ درجه ممکن است به بریس نیاز داشته باشند.
- قوسهای بیش از ۴۵ درجه اغلب کاندیدای جراحی هستند.
درمان غیرجراحی
- بریسهای اصلاحی مانند ScoliBrace
شواهد از PubMed و Cochrane Library نشان دادهاند که بریس مناسب میتواند روند پیشرفت انحنا را کند یا متوقف کند. - تمرینات تخصصی مانند Schroth یا PSD
این تمرینها با هدف بازآموزی عضلات و اصلاح الگوهای حرکتی انجام میشود.
جراحی
در موارد پیشرفته یا در کودکانی با رشد کامل، جراحی فیوژن (جوش دادن مهرهها) معمولترین روش است. با این حال، به دلیل پیامدهای احتمالی، معمولاً بهعنوان آخرین گزینه مطرح میشود.
فعالیت های روزانه و اسکولیوز
فعالیتهایی که ممنوع نیستند
بیشتر کودکان مبتلا میتوانند در فعالیتهای ورزشی شرکت کنند، البته با در نظر گرفتن شدت قوس و نظر پزشک معالج.
ورزشهای توصیهشده
- یوگا اصلاحی (Yoga for Scoliosis – Elise Miller)
- شنا
- پیادهروی و دوچرخهسواری سبک
فعالیتهایی که نیاز به احتیاط دارند
- وزنهبرداری سنگین
- ورزشهایی با حرکات چرخشی شدید مثل ژیمناستیک رقابتی
نقش والدین در حمایت و مراقبت از کودک
نقش والدین در فرآیند تشخیص، درمان و سازگاری روانی کودک مبتلا به اسکولیوز حیاتی است. حمایت درست نهتنها روند درمان را تسهیل میکند، بلکه از بروز اثرات منفی روانی نیز جلوگیری مینماید.
کمک به پیگیری درمان
پیروی از برنامه درمانی بدون حمایت والدین، بهویژه در سنین نوجوانی، تقریباً غیرممکن است. والدین باید:
- در مراجعههای منظم پزشکی و پیگیری تصویربرداریها حضور فعال داشته باشند.
- استفاده صحیح و منظم از بریس را کنترل کنند. بیشتر بریسها باید بین ۱۸ تا ۲۲ ساعت در روز پوشیده شوند تا مؤثر باشند.
- کودک را به انجام تمرینات اصلاحی روزانه، مانند تمرینات روش Schroth یا PSD، تشویق کرده و آن را به بخشی از روتین روزانه تبدیل کنند.
حمایت روحی و سبک زندگی
اسکولیوز ممکن است کودک را از نظر ظاهری یا عملکردی در مدرسه و جمع همسالان متمایز کند. بنابراین:
- اعتمادبهنفس کودک را تقویت کنید؛ بهویژه در محیطهای اجتماعی.
- محیطی ایجاد کنید که در آن کودک بدون احساس شرم یا قضاوت بتواند در مورد تجربهاش صحبت کند.
- از کتابها و روایتهای انگیزشی مانند “Straight Talk with the Curvy Girls” استفاده کنید تا کودک خود را تنها احساس نکند.
این حمایتها میتوانند تأثیر مستقیمی بر موفقیت درمان و سلامت روان کودک داشته باشند.
مدیریت اسکولیوز
مدیریت اسکولیوز نیاز به آگاهی، پیگیری مستمر، و همکاری میان والدین، پزشکان، و کودک دارد. تشخیص زودهنگام و درمان غیرتهاجمی میتواند از نیاز به جراحی جلوگیری کند. والدین باید بدانند که اسکولیوز پایان راه نیست و با برنامهریزی دقیق میتوان به کیفیت زندگی مطلوبی دست یافت.
بیشتر بخوانید: اسکولیوز در کودکان: ظاهر فیزیکی چگونه تغییر میکند؟
بررسی پروندههای واقعی
۱. دختر ۱۴ساله ژیمناست با اسکولیوز شدید
- شرح: قوس ۷۱° در قفسه سینه، درمان با بریس سخت TLSO و تمرینات اختصاصی
- نتیجه: کاهش به ۵۶°، و قوس کمری از ۴۰° به ۳۲° طی ۱۸ ماه
۲. پسر ۱۴ساله ورزشکار
- شرح: قوس ۴۹°، درمان با ScoliBrace و PSD
- نتیجه: کاهش به ۳۱° و تثبیت بعد از درمان
۳. دختر ۳ساله با اسکولیوز نوزادی
- شرح: درمان اولیه با TLSO و سپس ScoliBrace
- نتیجه: کاهش قوس از ۴۰° به ۱۴°
۴. نوجوان ۱۳ ساله – تجربه والدین در Reddit
- شرح: دختر با قوس ۹۸° و نگرانی درباره جراحی
- نتیجه: نشانگر اهمیت گرفتن نظر دوم و توجه به کیفیت زندگی
۵. نوجوان ۱۷ ساله – پرونده میکی
- شرح: تأخیر در درمان منجر به اختلال عملکرد ریه
- نتیجه: لزوم غربالگری منظم
نتیجهگیری
اسکولیوز اگرچه ممکن است در نگاه اول نگرانکننده باشد، اما با تشخیص زودهنگام، پیگیری درمان و حمایت خانواده، در بسیاری از موارد قابل کنترل و حتی بهبود است. والدین نقش کلیدی در این مسیر دارند؛ از شناسایی علائم اولیه تا همراهی در جلسات درمانی و تقویت روحیه کودک. استفاده از روشهای درمانی مؤثر مانند بریسهای اصلاحی و تمرینات تخصصی، بهویژه در دوران رشد، میتواند از پیشرفت انحراف جلوگیری کند. همچنین توجه به ابعاد روانی و اجتماعی بیماری، به اندازهی درمان فیزیکی اهمیت دارد. به یاد داشته باشید که هر کودک مبتلا به اسکولیوز، یک مسیر منحصربهفرد دارد، اما آگاهی، آموزش و همراهی والدین میتواند مسیر درمان را هموارتر و امیدبخشتر کند.
منابع
- Scoliosis Research Society (SRS): https://www.srs.org
- National Scoliosis Foundation (NSF): https://www.scoliosis.org
- Cleveland Clinic: https://my.clevelandclinic.org/health/diseases/10398-scoliosis
- Mayo Clinic: https://www.mayoclinic.org/diseases-conditions/scoliosis
- PubMed: https://pubmed.ncbi.nlm.nih.gov
- Cochrane Library: https://www.cochranelibrary.com
- Scoliosis and the Human Spine – Martha Hawes
- Yoga for Scoliosis – Elise Browning Miller
- Straight Talk with the Curvy Girls